Военная хирургия.
Автор: PaparaziПриветствую всех заглянувших!
Как я уже раньше писал LIFE более семейный журнал и материалы печатал разные. В том числе и научно-популярные.
Решил пока отвлечься от обзоров стран и перевести несколько познавательных,на мой взгляд, статей.
Итак 1946 год. Рассказывается о лечении раненых солдат. Насколько я знаю методики не устарели, просто со временем добавились новые лекарства и приборы. И всем думающим что в СССР всё было по другому отвечу что в медицинском сообществе выходят международные журналы где врачи делятся новым опытом и открытиями. То что ресурсов у нас было меньше, так это думаю всем понятно.
Слабонервных прошу не смотреть.
Всем остальным приятного чтения!
* * *
ВОЕННАЯ ХИРУРГИЯ
БИТВА ЗА РЕКОНСТРУКЦИЮ РАН ВСЕ ЕЩЕ ПРОДОЛЖАЕТСЯ
ФОТОГРАФИИ ДЛЯ LIFE ГЕРБЕРТА ГЕРА
 ИНСТРУМЕНТЫ ХИРУРГА используются для сложных реконструктивных операций, подобных тем, которые показаны на следующих страницах. Они являются лишь частью полного арсенала инструментов, используемых во всех видах хирургии. Большинство инструментов представляют собой специальные приспособления из пил, стамесок, сверл, зажимов и плоскогубцев, используемых мастерами.
ИНСТРУМЕНТЫ ХИРУРГА используются для сложных реконструктивных операций, подобных тем, которые показаны на следующих страницах. Они являются лишь частью полного арсенала инструментов, используемых во всех видах хирургии. Большинство инструментов представляют собой специальные приспособления из пил, стамесок, сверл, зажимов и плоскогубцев, используемых мастерами.
Для тысяч мужчин, лежащих в военных госпиталях в США, война все еще продолжается. Эти люди тяжело ранены на войне, и им предстоит пройти длительный курс сложной операции, прежде чем восстановятся их нормальные функции и внешний вид. Многим из них потребуется два-три года и более десятка различных операций, чтобы залечить свои изломанные тела. Не всех можно сделать полноценными людьми, но новые навыки хирурга могут снова сделать большинство из них полезными людьми.
 ТРУБЧАТЫЙ ЛОСКУТ ТКАНИ используется для восстановления больших поверхностных ран. Вверху: большая полоска приподнимается со стороны пациента и сворачивается в трубочку. Слева: трубка промыта антисептиком. Справа: отрезают верхний конец и подводят трубку к зияющей ране на бедре, к которой пришивают освобожденный конец. Для получения подробной информации об операциях с трубками см. четвертую страницу этой статьи.
ТРУБЧАТЫЙ ЛОСКУТ ТКАНИ используется для восстановления больших поверхностных ран. Вверху: большая полоска приподнимается со стороны пациента и сворачивается в трубочку. Слева: трубка промыта антисептиком. Справа: отрезают верхний конец и подводят трубку к зияющей ране на бедре, к которой пришивают освобожденный конец. Для получения подробной информации об операциях с трубками см. четвертую страницу этой статьи.
Ужасающая скорость, с которой стальные осколки вгрызаются в тело — раздирая плоть, расщепляя кости, разрывая нервные волокна и кровеносные сосуды, — ложится ужасной нагрузкой на заживающие лезвия и пальцы хирурга. На этих страницах показаны некоторые из самых передовых разработок в области хирургии, которые появились в результате расширения исследований военной медицины. Они классифицируются по четырем основным областям:
пластическая хирургия;
ортопедическая или костная хирургия;
нервная хирургия
и черепная или мозговая хирургия.
Лечение ран хирургическим путем является длительным и сложным. На поле боя первоначальная операция очищает рану от загрязненных тканей и предотвращает распространение инфекции. Это спасает мужчине жизнь. Из 600 000 американских солдат, раненых в этой войне, почти 97% были спасены, что является феноменальным приростом по сравнению с прошлой войной. В тыловых больницах травму восстанавливают и закрывают, чтобы она могла заживать рубцовой тканью. На этом этапе не предпринимается никаких попыток восстановить поврежденные детали. После того, как рана достаточно заживет, в больницах США начинается реконструктивная хирургия. Реконструкция требует от оперирующего хирурга высочайших навыков и специальных техник. Как плотник, он пилит и долбит кость. Подобно ловкому электрику, он чинит провода и кабели нервной системы. Подобно кропотливому скульптору, он подгоняет ткани, чтобы залечить изуродованные участки. Он даже играет роль сантехника в восстановлении сети поврежденных кровеносных сосудов. На противоположной странице показаны некоторые замысловатые инструменты, созданные из инструментов ремесленника, с помощью которых он пилит, режет и пришивает части тела. На этой странице показаны некоторые методы пластической хирургии, наиболее широко используемые из всех реконструктивных операций.
 КОЖНЫЙ лоскут берется из брюшной полости, чтобы покрыть ожог третьей степени на ноге. Живот сначала окрашивается жидким цементным покрытием (вверху слева). Затем металлический лист прижимается к цементу и приклеивается к обшивке. Когда лист оттягивается назад (вверху справа), нож делает надрезы под натянутой кожей, снимая тонкий слой. Новая кожа вырастет на необработанном участке.
КОЖНЫЙ лоскут берется из брюшной полости, чтобы покрыть ожог третьей степени на ноге. Живот сначала окрашивается жидким цементным покрытием (вверху слева). Затем металлический лист прижимается к цементу и приклеивается к обшивке. Когда лист оттягивается назад (вверху справа), нож делает надрезы под натянутой кожей, снимая тонкий слой. Новая кожа вырастет на необработанном участке.
Благодаря достижениям, полученным в этой войне, хирургия сейчас находится на самом высоком уровне. Но некоторые процедуры, усовершенствованные во время войны, останутся характерными для особых ран войны. В мирное время нет массового количества травм, которые могли бы сравниться по тяжести с боевыми. Однако усовершенствования в пластической хирургии и новые методы костной пластики и восстановления нервов восстановят многих жертв насилия мирного времени.
КОЖНЫЙ ЛОСКУТ
ЖИВАЯ ТКАНЬ ВОССТАНАВЛИВАЕТ ШРАМ
15 декабря 1944 года штаб-сержант Гарольд А. Лэнд из Третьей армии был ранен в предплечье осколками минометного снаряда. Рана была глубокой, раздробив кость. После оказания первой медицинской помощи его отправили в полевой госпиталь, где пенициллин ограничил распространение инфекции. Рану очистили от клочков омертвевшей ткани и наложили гипс. Десять дней спустя в больнице в Англии рана была закрыта. Рука была спасена от ампутации, но у сержанта Лэнда все еще был зияющий шрам, раздробленная кость и порванные нервы.
Фотографии на этих страницах показывают, что случилось с Лэндом, когда он прибыл в США для прохождения первых этапов реконструктивной хирургии. Первым шагом является пластическая хирургия, при которой используется кожный Хап. Кожный лоскут - это толстый кусок ткани, вырезанный из тела, а затем откинутый и наложенный швом на открытую рану. Лоскут по-прежнему остается прикрепленным к своему первоначальному месту, оставаясь кусочком живой ткани, через который течет кровь и в котором ткань разрастается, заполняя рану. Сначала из раны удаляется вся рубцовая ткань (фото 1-3).
 1 Раненая рука сержанта Лэнда готова к пластической операции.Шрам глубокий и длинный, едва прикрывает кость.
1 Раненая рука сержанта Лэнда готова к пластической операции.Шрам глубокий и длинный, едва прикрывает кость.
2 Разрез делается по краю рубца. Вся бесполезная рубцовая ткань должна быть удалена, чтобы подготовить рану.
3. Выявлены неповрежденные сухожилия. Они будут имплантированы в защитную жировую ткань из брюшного лоскута.
Затем кожный лоскут берется с бедра и укладывается поверх сырой ткани на животе, где вырезается кожный лоскут (4-9).
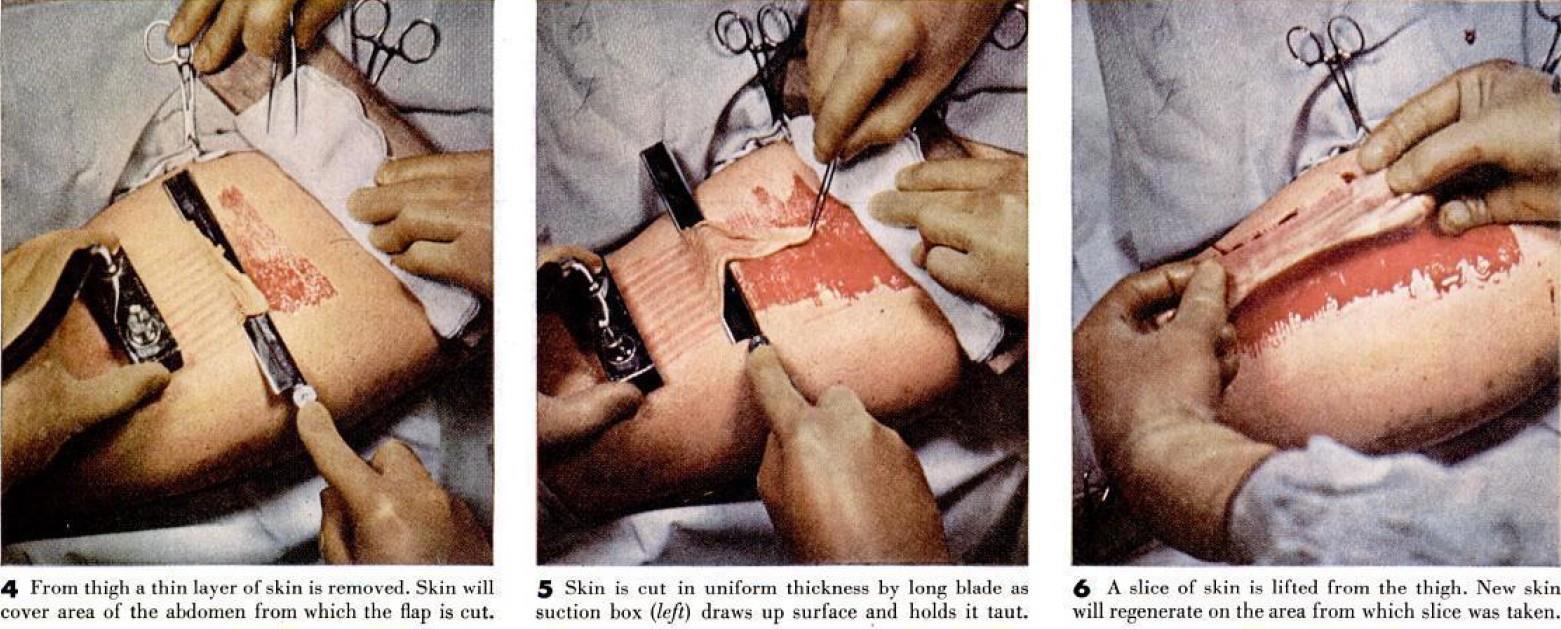 4 С бедра снимается тонкий слой кожи. Кожа покроет область живота, из которой вырезан лоскут.
4 С бедра снимается тонкий слой кожи. Кожа покроет область живота, из которой вырезан лоскут.
5 Кожица разрезается длинным лезвием равномерно по толщине, поскольку всасывающая коробка (слева) подтягивает поверхность и удерживает ее натянутой.
6 С бедра снимают кусочек кожи. Новая кожа восстановится на том участке, с которого был взят срез.
 7 На брюшной стенке хирург делает длинный изогнутый разрез, чтобы приподнять толстый лоскут кожи и жировой ткани.
7 На брюшной стенке хирург делает длинный изогнутый разрез, чтобы приподнять толстый лоскут кожи и жировой ткани.
8 Кожный лоскут отслаивается от брюшной полости. В теперь открытой области жировая ткань остается, чтобы покрыть мышцы.
9 "Донорское место" покрыто кожным лоскутом, взятым с бедра. Это помогает защитить область и заменяет кожу.
Открытая рана на руке помещается под лоскут (10-13).
 10 Рану на руке помещают на живот рядом с лоскутом.
10 Рану на руке помещают на живот рядом с лоскутом.
Обратите внимание, что кожа с бедра была пришита поверх живота.
1 1 Лоскут ткани натягивают на рану. Часть ткани втягивается под сухожилия рук, чтобы прочно закрепить их.
1 2 Край лоскута пришивают к верхнему изгибу раны. Нижняя часть лоскута остается прикрепленной к брюшной полости.
Рука остается неподвижной под лоскутом в течение 19 дней, в то время как верхняя часть лоскута прирастает к ране (14).
 13 В конце первой операции рука теперь иммобилизована на животе, в то время как лоскутная ткань врастает в рану.
13 В конце первой операции рука теперь иммобилизована на животе, в то время как лоскутная ткань врастает в рану.
14 Девятнадцать дней спустя швы были сняты, и верхняя половина лоскута постоянно прикреплена к руке.
15 Вторая операция начинается с отсоединения лоскута от брюшной полости. Затем зашивают тонкий разрез на животе.
Затем нижнюю половину, прикрепленную к животу, отрезают и пришивают к руке (15-18). Когда лоскут полностью заживет, образуя гладкую, прочную ткань, рука будет готова к следующему этапу - костной пластике, которая не может быть выполнена до тех пор, пока ткань не восстановится.
 16 Теперь рука свободна от брюшной полости, и хирург использует скальпель, чтобы обрезать открытый конец лоскута, чтобы он соответствовал ране.
16 Теперь рука свободна от брюшной полости, и хирург использует скальпель, чтобы обрезать открытый конец лоскута, чтобы он соответствовал ране.
17 После того, как лоскут обрезан по размеру, нижнюю половину лоскута пришивают к нижнему краю раны на руке.
18 В конце операции рука кажется опухшей. В конечном итоге отек спадет, и рука примет нормальную форму.
ОПЕРАЦИЯ С ТРУБЧАТЫМ ЛОСКУТОМ
ТКАНЬ С РУКИ ИСПОЛЬЗУЕТСЯ ДЛЯ ЗАПОЛНЕНИЯ ЗИЯЮЩЕЙ РАНЫ НА ЛИЦЕ
Человек на картинке ниже, штаб-сержант Альфред Д. Голливуд, ветеран 35-й дивизии, восстанавливает свое разорванное пулями лицо с помощью пластической хирургии, называемой методом трубчатого лоскута. 12 декабря 1944 года в долине Саар пуля выбила глаз сержанту Голливуду и оставила большую рану на левой стороне его лица. Задача пластического хирурга состояла в том, чтобы заполнить зияющую дыру живой тканью. Для этого хирург решил позаимствовать здоровую ткань из левой руки Голливуда.
Пронумерованные фотографии на противоположной странице показывают, как хирург готовил пробирку с тканью в левой руке. На руке делаются два длинных разреза, чтобы приподнять полоску ткани (фото 1, 2).
 1 Для изготовления трубчатого лоскута на руке пациента делают два параллельных разреза по линиям, нанесенным чернилами. Здесь хирург разрезает верхнюю линию в качестве вспомогательных зажимов для перерезанных кровеносных сосудов.
1 Для изготовления трубчатого лоскута на руке пациента делают два параллельных разреза по линиям, нанесенным чернилами. Здесь хирург разрезает верхнюю линию в качестве вспомогательных зажимов для перерезанных кровеносных сосудов.
2 После завершения разрезов ткань аккуратно отделяют от предплечья. Концы лоскутной ткани остаются прикрепленными к руке в районе подмышечной впадины и локтя.
Затем плоскую полоску сворачивают и сшивают, образуя гибкую трубку, которая остается прикрепленной к рычагу с обоих концов (3,4).
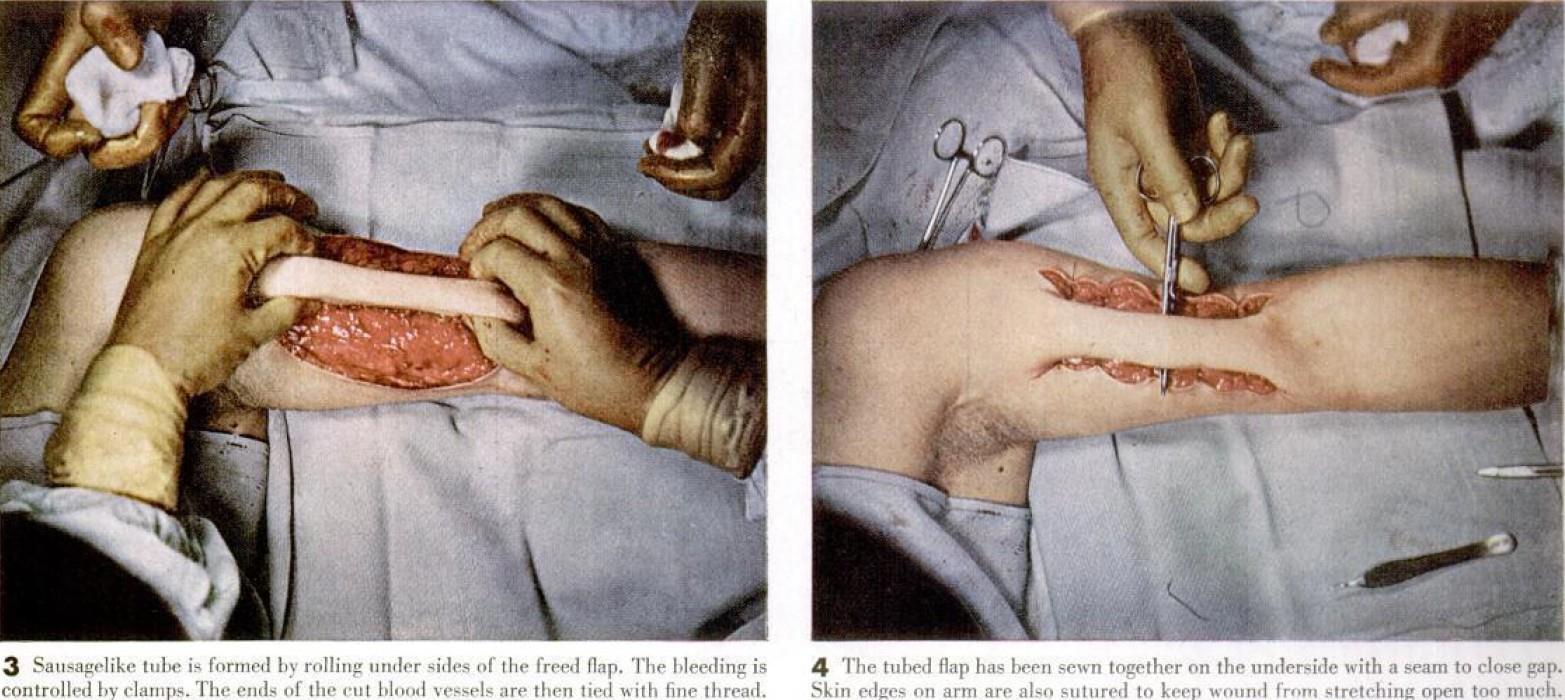 3 Колбасоподобную трубочку формуют путем раскатывания нижних сторон освобожденного теста. Кровотечение контролируется зажимами. Концы кровеносных сосудов разрезают и затем перевязывают тонкой нитью.
3 Колбасоподобную трубочку формуют путем раскатывания нижних сторон освобожденного теста. Кровотечение контролируется зажимами. Концы кровеносных сосудов разрезают и затем перевязывают тонкой нитью.
4 Клапан с трубкой был сшит с нижней стороны с помощью петли для закрытия зазора. Края кожи на руке также зашиваются, чтобы рана не слишком сильно растягивалась.
Под приподнятой трубкой хирург пришивает тонкий кожный лоскут поверх свежей раневой поверхности (5, 6).

5 Тонкий лист кожи, взятый с бедра пациента, теперь подсунут под трубку, чтобы покрыть необработанную поверхностную ткань. Эта кожа будет расти как новая поверхностная кожа на руке.
6 Этот этап операции завершается наложением кожи на руку. Трубка заживает около 2 с половиной недель, когда нижний конец отрезан и присоединен к гнезду.
Затем, после того как трубка зажила, хирург переходит ко второй части операции, прикрепляя трубку к лицу, как показано ниже. Один конец трубки отрезают от руки и пришивают к ране на лице. Ткань врастает в рану и заполняет ее, трубка действует как живой мостик из крови и тканей, питаемых из руки. Через три недели сержант Голливуд прошел последнюю стадию этой операции. Трубка отсекается у глаза, оставляя достаточно ткани и кожи, чтобы покрыть область раны гладким пластырем. Оставшуюся трубку развернули и пришили обратно к руке, откуда она была взята. Там она снова выросла как часть руки. Поскольку глазница сержанта Голливуда была слишком сильно повреждена пулей, искусственный глаз вставляться не будет. Вместо этого, когда его лицо восстановит почти нормальную форму, он может носить темные очки или повязку на глазу.
 НА ВТОРОМ ЭТАПЕ ОПЕРАЦИИ трубка из руки Голливуда пришивается к ране на лице. Руки привязаны к голове, чтобы предотвратить случайное вырывание трубки, и пациент остается в этом положении в течение трех недель, пока ткань трубки растет на ране. Операция была проведена в армейском госпитале общего профиля Вэлли Фордж в Пенсильвании.
НА ВТОРОМ ЭТАПЕ ОПЕРАЦИИ трубка из руки Голливуда пришивается к ране на лице. Руки привязаны к голове, чтобы предотвратить случайное вырывание трубки, и пациент остается в этом положении в течение трех недель, пока ткань трубки растет на ране. Операция была проведена в армейском госпитале общего профиля Вэлли Фордж в Пенсильвании.
Метод трубчатого лоскута работает по тому же принципу, что и кожный лоскут, но в кожном лоскуте повреждение переносится на место пересадки или донора, в то время как в трубчатом лоскуте донорская ткань переносится на место повреждения. Во всех случаях тело используется как банк, из которого можно позаимствовать ткани. Тело способно давать взаймы, потому что оно может регенерировать в донорских зонах. Однако в донорской области всегда будет наблюдаться небольшая потеря ткани, поскольку регенерация никогда не достигает нормального роста. Если пациенту пересадили ткань из брюшной полости в руку, в животе всегда будет небольшое углубление, каким бы тучным он ни был. И наоборот, ткань брюшной полости, пересаженная на его руку, будет иметь тенденцию к росту избыточного жира, создавая тонкий, неуместный живот.
КОСТНЫЙ ТРАНСПЛАНТАТ
ПОЛОСКА С ГОЛЕНИ ВОССТАНАВЛИВАЕТ ПЕРЕЛОМ В РУКЕ
Подобно пластическому хирургу, ортопед или костный хирург берет материал из тела пациента для реконструкции раздробленных конечностей. Но вместо того, чтобы пересаживать ткани, он работает с прочной костью. Используя самый большой и тяжелый из всех хирургических инструментов — пилы, стамески, сверла, плоскогубцы, — он буквально плотничает с переломанными костями.
 ПЕРЕД ТРАНСПЛАНТАЦИЕЙ КОСТИ рентгеновский снимок верхней части правой руки показывает положение большого перелома. Два конца кости расщеплены и находятся не на одной линии. Прямоугольный объект в левом нижнем углу рентгеновского снимка - это металлическая идентификационная бирка.
ПЕРЕД ТРАНСПЛАНТАЦИЕЙ КОСТИ рентгеновский снимок верхней части правой руки показывает положение большого перелома. Два конца кости расщеплены и находятся не на одной линии. Прямоугольный объект в левом нижнем углу рентгеновского снимка - это металлическая идентификационная бирка.
 ПОСЛЕ ПЕРЕСАДКИ КОСТИ на рентгеновском снимке видно, как концы кости соединяются вместе и удерживаются тонкой костной шиной, которая навинчивается на плечевую кость (сверху). Поскольку рука находится в гипсовой повязке, на рентгеновском снимке видны очертания руки.
ПОСЛЕ ПЕРЕСАДКИ КОСТИ на рентгеновском снимке видно, как концы кости соединяются вместе и удерживаются тонкой костной шиной, которая навинчивается на плечевую кость (сверху). Поскольку рука находится в гипсовой повязке, на рентгеновском снимке видны очертания руки.
Во многих случаях осколок снаряда расщепляет кость настолько сильно, что ее невозможно срастить с помощью обычной установки и наружных шин. Иногда к кости прикручивают металлические пластины, чтобы скрепить отломанные кусочки. Но в очень тяжелых случаях хирург-ортопед должен соединить раздробленные концы с помощью кусочка кости, взятого из другой части тела. Ниже приведены рентгеновские снимки пациента, показывающие сильно сломанную плечевую кость (кость предплечья) до и после костной пластики. Чтобы восстановить перелом, небольшая полоска кости отпиливается от голени пациента и прививается к месту перелома в качестве внутренней шины. На фотографиях показано, как берется костный трансплантат из ноги.
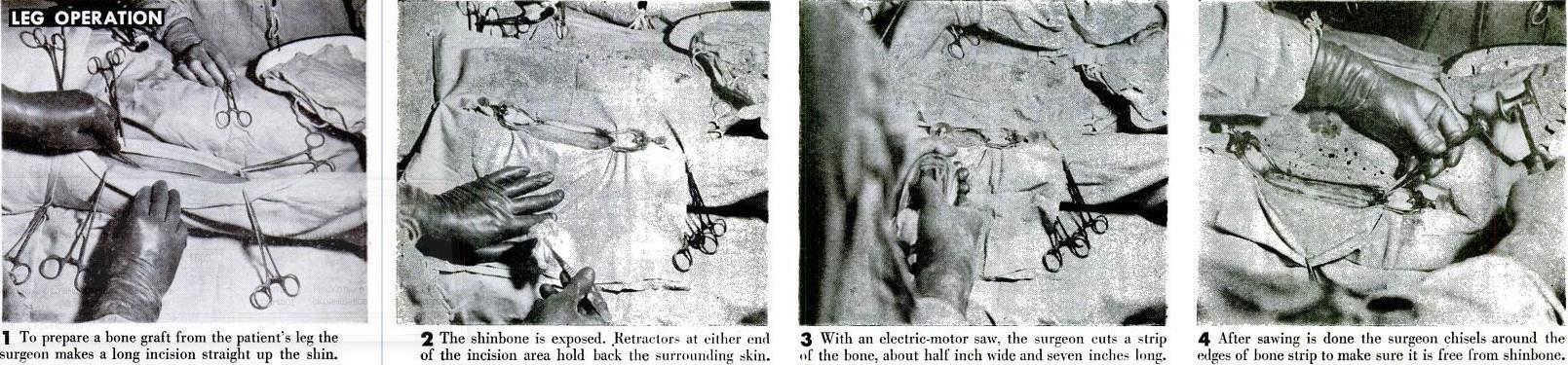
Операция на ноге.
1 Чтобы подготовить костный трансплантат из ноги пациента, хирург делает длинный разрез прямо вверх по голени.
2 Обнажена берцовая кость. Ретракторы на другом конце области разреза удерживают окружающую кожу.
3 С помощью электропилы хирург отрезает полоску кости шириной около половины дюйма и длиной семь дюймов.
4 После отпиливания хирург делает надрезы по краям костной полоски, чтобы убедиться, что она не отделена от берцовой кости.
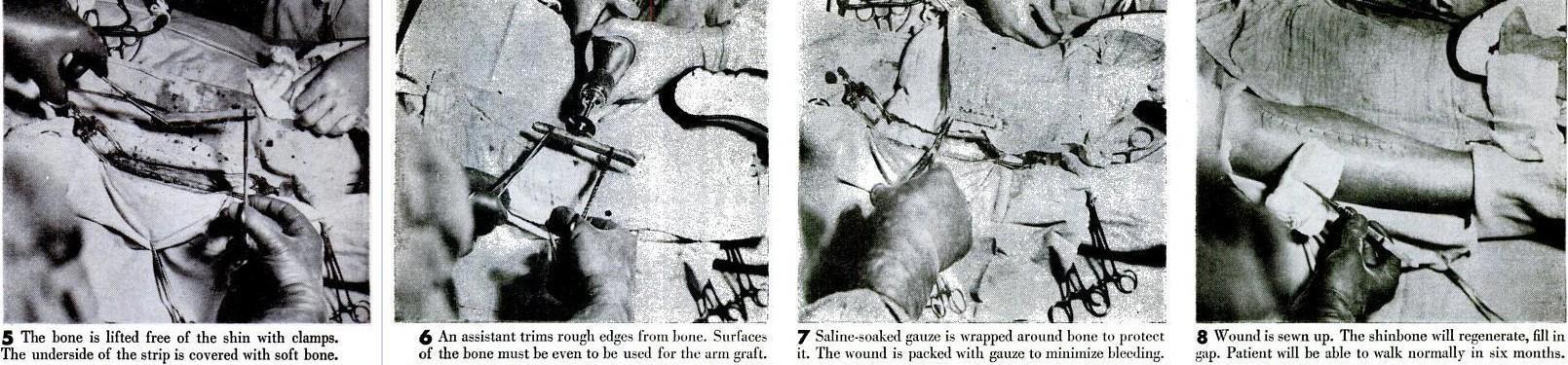 5 Кость извлекается из голени с помощью зажимов.
5 Кость извлекается из голени с помощью зажимов.
Нижняя сторона полоски покрыта мягкой косточкой.
6 Помощник обрезает неровные края с кости. Поверхность кости должна быть ровной, чтобы она использовалась для трансплантации руки.
7 Пропитанную физиологическим раствором марлю оборачивают вокруг кости, чтобы защитить ее. Рана забита марлей, чтобы свести к минимуму кровотечение.
8 Рана зашита. Берцовая кость восстановится, заполнит пробел. Пациент сможет нормально ходить через шесть месяцев.
На фотографиях ниже показано, как подготавливается и прививается кость руки. В то время как один хирург оперирует ногу, чтобы вырезать тонкую полоску берцовой кости, другой разрезает руку, чтобы подготовить перелом для трансплантата. После того, как концы сломанной кости выровнены, полоска берцовой кости завинчивается поверх изогнутых концов кости, рана закрывается и подготавливается к наложению гипса. Во время гипсовой повязки необработанные концы костей срастаются, и рука снова становится полезной. Полоска берцовой кости врастает прямо в кость руки, становясь ее неотъемлемой частью, тем самым придавая гораздо большую прочность армированию, чем металл. Успешно использовались полоски костей из тел других людей.
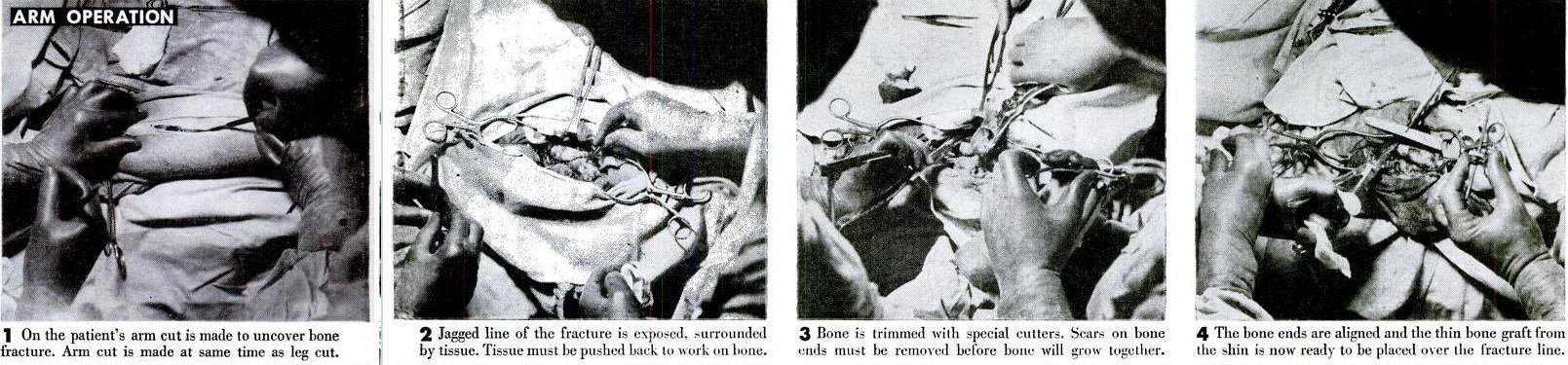 Операция на руке.
Операция на руке.
1 На руке пациента делается разрез, чтобы выявить перелом кости. Разрез руки производится одновременно с разрезом ноги.
2 Обнажается неровная линия перелома, окруженная тканью. Ткань должна быть отодвинута назад, чтобы воздействовать на кость.
3 Кость обрезается специальными фрезами. Шрамы на концах костей должны быть удалены до того, как кость срастется.
4 Концы костей выровнены, и тонкий костный трансплантат из голени теперь готов к размещению поверх линии перелома.
 5 Трансплантат накладывается на место перелома наподобие шины, и хирург проделывает отверстия в костях.
5 Трансплантат накладывается на место перелома наподобие шины, и хирург проделывает отверстия в костях.
6 В просверленные отверстия вставляются винты из нержавеющей стали. Винты обеспечивают легкое соединение трансплантата и сломанной кости.
7 Наложение костной шины теперь завершено. Перед зашиванием раны ее очищают всасывающим инструментом (верхняя часть раны).
8 Рука зашита, теперь готова к наложению гипса. Концы костей срастутся, а трансплантат послужит подкреплением.
НЕЙРОХИРУРГИЯ
ПЕРЕРЕЗАННЫЕ НЕРВНЫЕ КАБЕЛИ ЗАКАНЧИВАЮТСЯ МЕТАЛЛИЧЕСКОЙ НИТЬЮ
По всему телу человека проходит более 100 кабелей нервной ткани, которые составляют сложную нервную систему. Каждый нерв подобен электрическому кабелю, содержащему пучок крошечных волокон, которые передают управляющие импульсы ко всем частям тела и от них. Когда один из этих кабелей перерезается, волокна в кабеле ниже места повреждения сморщиваются и отмирают. Следовательно, часть тела, соединенная с мертвым нервом, становится бесполезной, точно так же, как конечность марионетки становится бесполезной, когда обрывается веревочка, прикрепленная к руке манипулятора. Чтобы восстановить работоспособность конечности, парализованной поврежденным нервом, нейрохирург сначала сшивает два конца нерва вместе металлической нитью.
На картинке ниже рядовой Джордж Дж. Ульон, чья левая нога была парализована, когда пулеметная пуля разорвала большой седалищный нерв в бедре, проходит нейрохирургическую операцию на поврежденной конечности.
 ПОСЛЕ ОПЕРАЦИИ НА НЕРВЕ хирург (правый конец) перевязывает левое бедро рядового. Джордж Дж. Ульон в больнице общего профиля имени Уолтера Рида.( Вашингтон, округ Колумбия), нога Ульяна, парализованная ниже повреждения нерва, будет восстановлена для использования в результате этой операции. Под спинномозговой анестезией он находится в сознании во время операции, которая занимает два с половиной часа.
ПОСЛЕ ОПЕРАЦИИ НА НЕРВЕ хирург (правый конец) перевязывает левое бедро рядового. Джордж Дж. Ульон в больнице общего профиля имени Уолтера Рида.( Вашингтон, округ Колумбия), нога Ульяна, парализованная ниже повреждения нерва, будет восстановлена для использования в результате этой операции. Под спинномозговой анестезией он находится в сознании во время операции, которая занимает два с половиной часа.
На рисунках показаны этапы, с помощью которых седалищный нерв соединяется снова. Сначала хирург делает надрез на бедре и отодвигает жировую ткань и мышцы, чтобы обнажить нерв (фото 1-3).
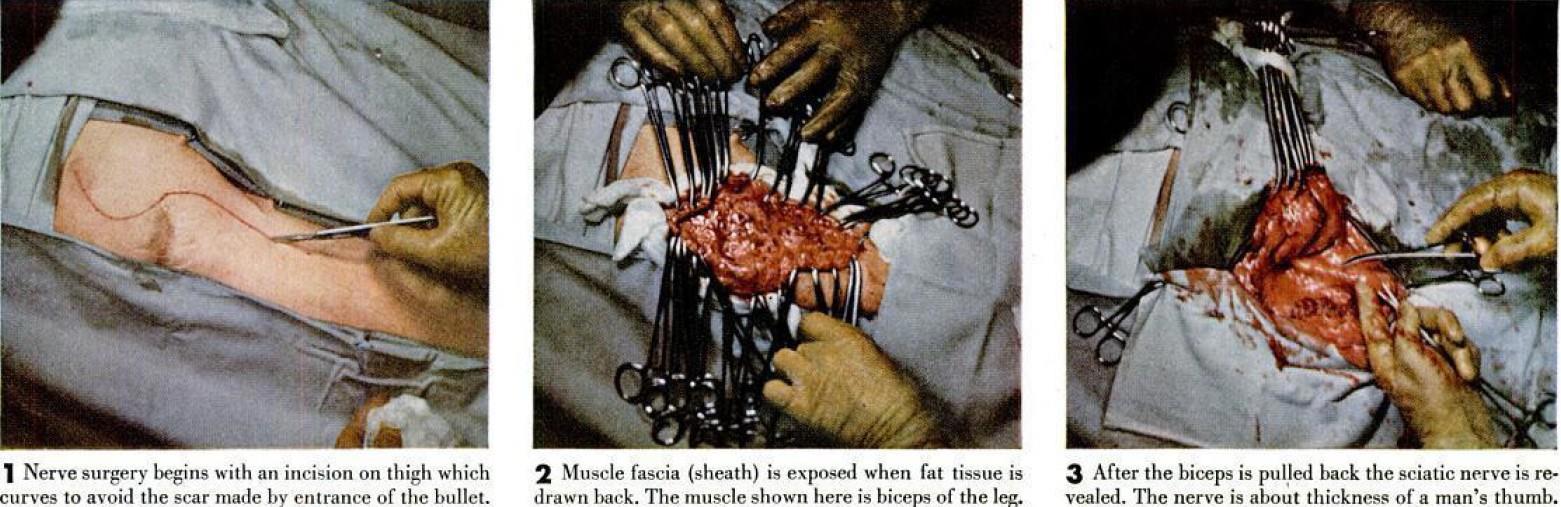 1 Операция на нерве начинается с разреза на бедре, который изгибается, чтобы избежать шрама, оставленного входом пули.
1 Операция на нерве начинается с разреза на бедре, который изгибается, чтобы избежать шрама, оставленного входом пули.
2 Мышечная фасция (оболочка) обнажается, когда жировая ткань оттягивается назад. Мышца, показанная здесь, - это бицепс ноги.
3 После отведения бицепса назад седалищный нерв восстанавливается. Этот нерв толщиной примерно с большой палец мужчины.
После обнаружения повреждения (4) и удаления фрагментов пули (5) исследуют нервные окончания, чтобы определить мертвую часть нерва (6).

4 Обнажается перерезанные нервы. Темные пятна показывают, где прошла пуля. Рубцовая ткань также образовалась на нервных окончаниях.
5 Хирург указывает на фрагменты пули с помощью гемостата (зажима для кровеносных сосудов). Фрагменты были удалены.
6 Нерв тестируется с помощью низковольтного электростимулятора, чтобы определить, какая часть все еще жива и может быть использована.
Затем нерв подготавливают к сшиванию, обрезая рубцовую ткань с узловатых концов, чтобы получить чистые необработанные поверхности (7-9).
 7 Малая ветвь нерва отделенная от тупикового конца большого седалищного нерва, остается прикрепленной к живому концу (слева).
7 Малая ветвь нерва отделенная от тупикового конца большого седалищного нерва, остается прикрепленной к живому концу (слева).
8 Концы перерезанной дуги седалищного нерва, выставлены на полотенце. Бугорки рубцовой ткани на концах должны быть удалены.
9 Нервные окончания обрезаются острым лезвием бритвы.
Концы должны быть обрезаны квадратно, чтобы предотвратить истирание поверхностей.
После того, как необработанные концы сшиты неактивной металлической (танталовой) нитью и обернуты металлической фольгой (10, 11), рану закрывают (12).

10 С помощью металлической нити нервные концы дугообразно сшиты вместе.
Тонкие волокна теперь будут прорастать через мертвый участок нерва.
11 Обнажается полный разрез, чтобы показать протяженность операционного поля. Нервные окончания были соединены на левом конце.
12 Рану закрывают и зашивают плетеным шелком. После снятия швов остается только тонкая линия рубца.
Пока рана заживает, живые волокна врастают в мертвую часть нерва со скоростью около двух дюймов в месяц. Когда волокна полностью прирастают к нервному окончанию, нога снова становится полезной. Примерно через 18 месяцев рядовой Ульон снова сможет ходить естественно.
МЕТАЛЛИЧЕСКАЯ ПЛАСТИНА ЗАМЕНЯЕТ КОСТЬ В РАНЕ ЧЕРЕПА
Штаб-сержант Ричард Т. Кокшотт поступил в больницу общего профиля имени Уолтера Рида с большой дырой во лбу (вверху), где была отстрелена кость, оставив только оболочку на коже головы для защиты мозга. В Walter Reed хирурги провели деликатную операцию, показанную на противоположной странице, чтобы вставить металлическую пластину в его череп. Справа - фотография сержанта Кокшотта, сделанная всего через пять недель после операции на черепе, его лоб восстановил нормальную форму, а мозг теперь защищен листом тонкого прочного металла.
Сержант Кокшотт выполнял задание на В-17 над Будапештом в июле 1944 года, когда 20-мм. снаряд раздробил ему череп. После прыжка с парашютом над вражеской территорией он был доставлен в госпиталь, где немецкий хирург удалил несколько осколков снаряда и вычистил из раны раздробленные кусочки кости. Затем он закрыл рану, оставив уязвимую брешь в черепе над мозгом. В США. основная работа по реконструкции заключалась в замене недостающего куска кости черепа, после того, как в скальпе был сделан изогнутый разрез (рисунок 1), чтобы обнажить область отверстия, по краю была вырезана канавка (2), вставлен закругленный кусок тантала (3), пластина закреплена на черепе маленькими клиньями (4), рана очищена отсасыванием (5) и закрыта (6).
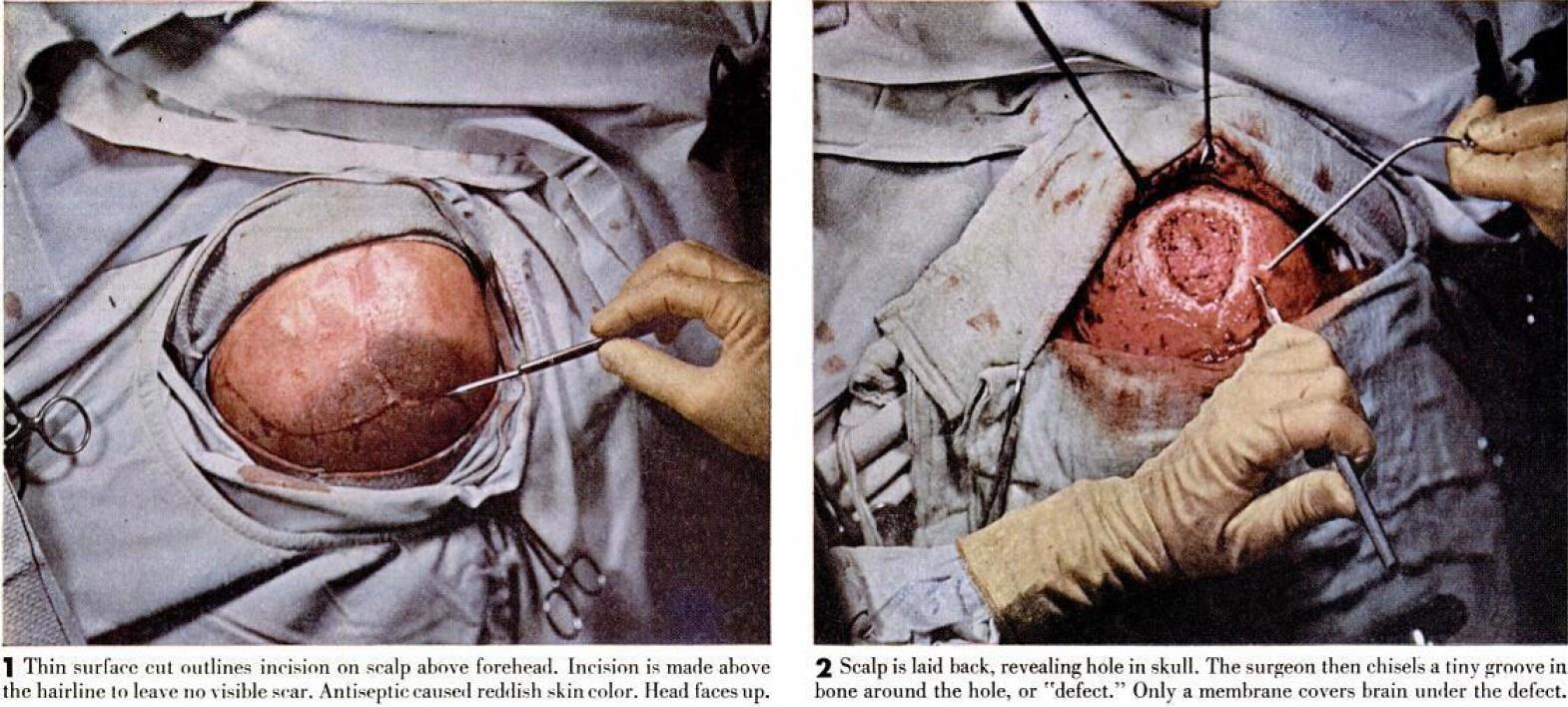 1 Тонкий поверхностный разрез очерчивает разрез на волосистой части головы над лбом. Разрез делается выше линии роста волос, чтобы не оставить видимого шрама. Антисептик вызвал красноватый цвет кожи. Голова поднимается вверх.
1 Тонкий поверхностный разрез очерчивает разрез на волосистой части головы над лбом. Разрез делается выше линии роста волос, чтобы не оставить видимого шрама. Антисептик вызвал красноватый цвет кожи. Голова поднимается вверх.
2 Скальп откинут назад, открывая отверстие в черепе. Затем хирург вырезает крошечную канавку в кости вокруг отверстия, или ’дефекта". Только мембрана покрывает мозг под дефектом.
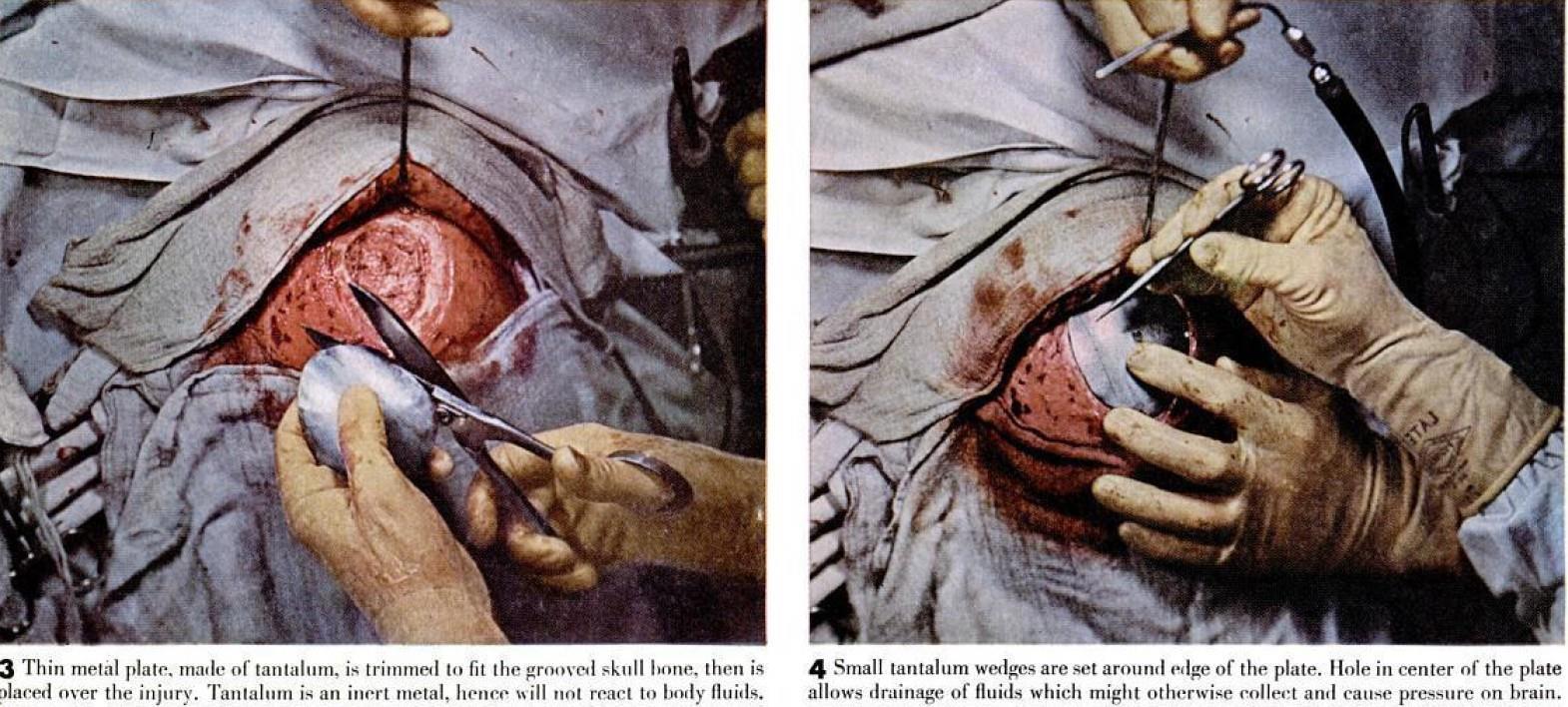 3 Тонкая металлическая пластина, изготовленная из тантала, обрезается так, чтобы соответствовать желобчатому углублению черепа, затем накладывается на рану. Тантал - инертный металл, следовательно, не вступает в реакцию с жидкостями организма.
3 Тонкая металлическая пластина, изготовленная из тантала, обрезается так, чтобы соответствовать желобчатому углублению черепа, затем накладывается на рану. Тантал - инертный металл, следовательно, не вступает в реакцию с жидкостями организма.
4. По краю пластины установлены маленькие танталовые клинья. Скрытие в центре пластины позволяет отводить жидкости, которые в противном случае могли бы скапливаться и вызывать давление на мозг.
 5 Рану очищают с помощью всасывающего инструмента, который отсасывает инородные тела. Пластина, сформированная и наклоненная так, чтобы соответствовать форме черепа, останется там навсегда.
5 Рану очищают с помощью всасывающего инструмента, который отсасывает инородные тела. Пластина, сформированная и наклоненная так, чтобы соответствовать форме черепа, останется там навсегда.
6 Доза пенициллина вводится под кожу головы, чтобы противодействовать любой возможной инфекции.
Скальп был оттянут назад над раной и зашит. Рост волос покроет линию шрама.
В голове Кокшотта все еще было несколько осколков снаряда, которые не были удалены из-за боязни осложнить операцию. Однако они не представляют для него никакой опасности. Теперь, выздоровев, он учится в Чикагском университете.
 ПЕРЕД ОПЕРАЦИЕЙ У РИЧАРДА КОКШОТА БЫЛА УРОДЛИВАЯ ВПАДИНА В ГОЛОВЕ, СДЕЛАННАЯ 20мм СНАРЯДОМ. ТОЛЬКО МЕМБРАНА И СКАЛЬП ПОКРЫВАЮТ МОЗГ ПОД "ДЕФЕКТОМ'
ПЕРЕД ОПЕРАЦИЕЙ У РИЧАРДА КОКШОТА БЫЛА УРОДЛИВАЯ ВПАДИНА В ГОЛОВЕ, СДЕЛАННАЯ 20мм СНАРЯДОМ. ТОЛЬКО МЕМБРАНА И СКАЛЬП ПОКРЫВАЮТ МОЗГ ПОД "ДЕФЕКТОМ'
 ПОСЛЕ ЧЕРЕПНО-МОЗГОВОЙ ОПЕРАЦИИ лоб Кокшотта, восстановленный с помощью подогнанной танталовой пластины, не имеет следов первоначальной впадины, и череп имеет совершенно нормальную форму.
ПОСЛЕ ЧЕРЕПНО-МОЗГОВОЙ ОПЕРАЦИИ лоб Кокшотта, восстановленный с помощью подогнанной танталовой пластины, не имеет следов первоначальной впадины, и череп имеет совершенно нормальную форму.
Life_1946-02-11

